Efficacy of complementary therapies in the quality of life of breast cancer survivors (pdf original)
Zaidi S, Hussain S, Verma S y col
Front Oncol. 2018 Jan 11; 7: 326. doi: 10.3389/fonc.2017.00326
Introducción
El cáncer de mama (BC, por sus siglas en inglés breast cancer) es el segundo tipo de cáncer más común en todo el mundo, afectando a 1,7 millones de personas. Entre las mujeres, es el primer tipo de cáncer más común, y está catalogado como la quinta causa de muerte debida al cáncer. En países asiáticos, el pico de edad de mujeres afectadas es de entre 40 y 50 años, mientras que en el Oeste las mujeres más afectadas están entre los 60 y 70 años. Los factores de riesgo independientes que mayormente suelen causar esta enfermedad son el historial familiar, el género femenino, la edad, los cambios en la tendencia reproductiva, incluyendo la maternidad después de los 30 años, menarquía precoz y menopausia tardía. El BC se clasifica según la presencia de tres receptores encontrados en las células cancerosas: receptores de estrógeno (ER), receptores de progesterona (PR), y receptor del factor humano de crecimiento 2-neu (HER2).
El tratamiento principal del BC incluye cirugía, quimioterapia citotóxica adyuvante, radioterapia, terapia endocrina adyuvante, terapias neoadyuvantes anti-HER2 y medicina personalizada. Los principales factores que se tienen en cuenta para establecer el tratamiento son la edad del paciente, el estado de su menopausia, comorbilidades, el grado histológico, la expansión linfovascular, el estado de los receptores hormonales (HR) y la sobreexpresión de HER2.
Dependiendo del tratamiento principal, la gestión y control del cáncer podría presentar varios efectos secundarios debilitadores en el 72-96% de los pacientes. Los cambios específicos asociados al tratamiento, junto a la morbilidad asociada a la enfermedad, podría conducir a desajustes fisiológicos y psicológicos, limitando eventualmente la ejecución de tareas cotidianas y la participación en actividades sociales. Los supervivientes de BC experimentan aflicciones relacionadas con el tratamiento, así como miedo a la recaída, cambios en la imagen corporal y la sexualidad, así como toxicidad resultante de las terapias adyuvantes. Los síntomas post-tratamiento como el dolor y la fatiga persisten e interfieren en la capacidad funcional.
El ejercicio ha demostrado ser una herramienta efectiva, segura y factible para combatir estos efectos adversos del tratamiento. Además, ha demostrado prevenir las complicaciones de los pacientes con BC, incluyendo el riesgo de post-menopausia tras BC que decrece entre el 12-29%, y la mortalidad asociada al BC se reduce entre el 15-67%. Además, las adaptaciones inducidas por el ejercicio y el mejor rendimiento muscular pueden atenuar la toxicidad del cáncer, lo que podría aumentar la ratio de curación, mejorar la calidad de vida (QOL) de lo supervivientes de cáncer e, incluso, aumentar la supervivencia a largo plazo. Sin embargo, debido a la heterogeneidad de esta población y a la multitud de terapias que reciben, la respuesta de cada paciente al tratamiento es diferente y, por tanto, la magnitud de los efectos. Así pues, el propósito de la presente revisión es discutir la evidencia sobre las secuelas que siguen al tratamiento principal y al rol de la actividad física en su gestión y control.
Dolor y linfedema
En torno al 12-51% de los pacientes se quejan de dolor después del tratamiento, el cual podría ser de dos tipos: (i) dolor musculoesquelético y (ii) dolor neuropático. Los síntomas del dolor tienden a disminuir con el tiempo, afectando al 47% de los pacientes 1-3 años después del tratamiento, y persistiendo en hasta el 30% de los pacientes incluso 5 años después. La presencia y severidad del dolor depende de varios factores, pero el predictor más significativo es la edad. Las mujeres de menos de 40 años tienen 3,6 veces menos de probabilidades de sufrir dolor que las mayores de 60-69 años. El tratamiento es otra clave determinante, siendo la disección axilar y la radioterapia los que más se asocian con dolor.
Otra secuela del tratamiento del BC es el linfedema, que afecta al 6-43% de los pacientes. Esto es el resultado de un transporte insuficiente de linfa causado por daños en la vascularización linfática por la disección de nódulos linfáticos y la radioterapia. Linfedema ha demostrado ser una causa considerable de deficiencia que causa dolor, inflamación, pesadez, parestesia y reducción de la movilidad del miembro afectado. Además, se asocia con efectos secundarios fisiológicos y psicológicos, como la función inmunitaria comprometida, la ansiedad, la angustia y la inhibición social.
Los pilares del tratamiento del linfedema relacionado con el cáncer incluyen terapias descongestivas complejas, ejercicio y cuidados de la piel. El ejercicio provoca cambios en la función linfática que incluye la estimulación del flujo de linfa desde el músculoesquelético bombeando al sistema cardiopulmonar. Además, el ejercicio ha demostrado mejorar la hemodinámica venosa de las extremidades superiores lo que puede reducir la inflamación. El Colegio Americano de Medicina Deportiva (ACSM) de acuerdo a estudios previos, acepta el entrenamiento de fuerza como una intervención segura y efectiva en la reducción del linfedema en pacientes con BC. El entrenamiento de fuerza reduce la incidencia y la intensidad de los síntomas de brazos y manos, y la exacerbación del linfedema, y mejora la fuerza muscular.
Fuerza muscular
Se estima que entre el 10-70% de los pacientes con BC presentan restricciones considerables en la movilidad del brazo y del hombro, y el 17-33% disminuye su fuerza muscular tras el tratamiento principal (cirugía, quimioterapia, radioterapia y terapia endocrina). La fuerza de presión manual y la fuerza de las extremidades inferiores se han establecido como pronósticos para la deficiencia y mortalidad de personas mayores. En pacientes con BC, la asociación entre la fuerza de presión manual y la QOL ha sido documentada.
La reducción de la fuerza muscular ha sido atribuida a la pérdida de masa magra, que se asocia con la discapacidad, el deterior de la QOL, el estatus funcional alterado y el incremento de la fatiga y las caídas. La fuerza de las extremidades inferiores es un predictor significativo de la fatiga relacionada con el cáncer, y su reducción incrementa el riesgo de fractura en BC supervivientes. La quimioterapia se correlaciona con la pérdida de masa magra, especialmente de los miembros inferiores, que conduce a desajustes isométricos e isocinéticos de la capacidad de fuerza, así como a fatiga muscular.
Las intervenciones con ejercicio han demostrado mejoras significativas en la masa magra corporal (LBM) y la fuerza muscular. Específicamente, el entrenamiento de fuerza ha demostrado ser efectivo para incrementar la fuerza de los miembros inferiores y prevenir la pérdida de LBM. Estos efectos pueden ser explicados por el incremento del reclutamiento de unidades motoras y la ratio de disparo de impulsos nerviosos, causando adaptaciones neurales que resultan en incrementos en el desarrollo de fuerza.
Salud ósea
Las ratios de osteoporosis y osteopenia en pacientes con cáncer en remisión se halló en 16 y 44%, respectivamente. La homeostasis mineral ósea resultante del equilibrio entre la actividad de los osteoblastos y de los osteoclastos es regulada por los estrógenos. La quimioterapia puede inhibir la proliferación ósea directamente y, junto a la supresión ovaria, indirectamente reduce la remodelación ósea por la reducción de estrógenos (ver figura).
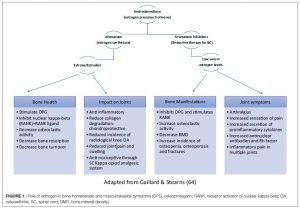
La menopausia prematura se asocia con un 11% de reducción de densidad mineral ósea (BMD), mientras que la quimioterapia y la AI han demostrado reducir la BMD en torno a un 4% en la columna lumbar. Por tanto, estos pacientes el riesgo incrementado de la pérdida ósea acelerada deberían tener una medición de referencia de la BMD (con escáner DXA) en los 3 meses de la terapia de supresión ovárica y la terapia AI, y en los 12 meses después de la amenorrea por quimioterapia. Además, la suplementación con calcio y vitamina D, el tratamiento con bifosfonatos y los consejos sobre el estilo de vida deberían ser incorporados entre las estrategias de gestión y control.
Los efectos secundarios negativos potenciales de la composición corporal y la pérdida de masa ósea por la AIs pueden ser disminuidos o eliminados a través de la implementación de actividad física regular y ejercicio. El ejercicio aeróbico ha demostrado mantener la BMD corporal total, y el entrenamiento de fuerza junto con el entrenamiento con impactos preserva la BMD de la columna. El ejercicio con los miembros superiores recupera la densidad de la columna a través de la tensión producida por las inserciones musculares, mientras que los ejercicios con impactos activan la recuperación ósea de la cadera y el fémur.
Artralgia y síntomas asociados
En torno al 10-60% de los pacientes con BC informan de al menos un síntoma en el hemicuerpo superior después de la cirugía, y hasta el 61% informa de nuevos o peores síntomas articulares después del tratamiento con AI, mediado por la deficiencia de estrógenos (ver figura anterior). Estos síntomas han demostrado limitar significativamente el rendimiento en actividades de la vida diaria y en esfuerzos relacionados con el trabajo. Las artralgias inducidas por AI son lo suficientemente severas como para tener que interrumpir la terapia en hasta el 20% de los pacientes. La rigidez y el dolor más común se da en la muñeca (70%), la mano (63%) y la rodilla (70%). Hasta el 50% de los pacientes disminuyen el rango de movimiento de sus hombros después del tratamiento.
La movilidad articular y los estiramientos, durante y después del tratamiento, promueven la restauración del rango de movimiento y de la flexibilidad muscular, previniendo contracturas y alteraciones mecánicas de los hombros. El ejercicio de fuerza previene lesiones musculoesqueléticas, mejora la fuerza muscular, mejora el rango de movimiento y reduce la grasa corporal mejorando los niveles de inflamación sistémica.
Composición corporal
Aproximadamente el 65% de todos los BC supervivientes tienen sobrepeso u obesidad, con hasta un 84% de los pacientes informando de ganancias de peso desde el momento del diagnóstico. El estilo de vida sedentario, el estatus postmenopáusico, la ingesta de medicamentos (particularmente de glucocorticoides), el metabolismo ralentizado y la manipulación endocrina predisponen a la ganancia de peso. Altos niveles de masa grasa disminuyen la ratio de supervivencia de las pacientes postmenopáusicas. Los pacientes con obesidad presentan un 35% más de riesgo de muerte asociado al BC y un 41% más de riesgo de muerte por otras causas. Además, el tratamiento del BC está relacionado con el aumento de la grasa corporal y la disminución de la LBM y la BMD.
Una combinación de entrenamiento de fuerza y aeróbico es lo más efectivo en la reducción de la masa grasa y el mantenimiento de la LBM, comparado con solo ejercicio aeróbico. Además, realizar entrenamiento de fuerza dos veces a la semana durante 6 meses puede incrementar la LBM 1-2 kg, un cambio que puede prevenir o invertir la pérdida de masa magra asociada a la edad. Se ha observado que los cambios en la composición corporal y el peso corporal se dan a las 20 semanas después de la intervención. En mujeres postmenopáusicas, el ejercicio reduce la masa grasa corporal, que se asocia con la reducción del estradiol sérico y los niveles inflamatorios. El ejercicio y el entrenamiento incrementan la masa muscular, que se correlación con un mayor metabolismo basal promoviendo la transformación de la grasa blanca en grasa marrón.
Condición física
En torno al 30% de los pacientes con BC presentan una capacidad física reducida en comparación con individuos sedentarios equiparados por edad y género. Durante la quimioterapia, el VO2pico se reduce un 5-10%, permanece reducido de media un 22% más en supervivientes de BC a pesar de una función cardiaca normal (fracción de eyección ≥ 50%), por lo que esta reducción podría deberse a otros factores que influyen en el transporte de oxígeno (pulmonares, hematológicos, vasculares y función de los músculos esqueléticos). La reducción del VO2pico asociada a la quimioterapia en intervalos de 12-24 semanas es comparable con la pérdida asociada con la edad después de un periodo de 30 años.
En cuanto a la radioterapia, puede empeorar el intercambio de gases pulmonar. Los mecanismos que pueden afectar a la reducción de la condición física se muestran en la siguiente figura:
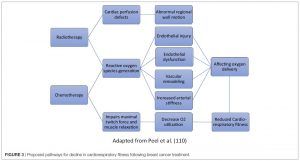
Los pacientes con BC pueden desarrollar anemia durante la terapia, y reducir el consumo de oxígeno celular. El ejercicio es una intervención efectiva para mejorar la función cardiorrespiratoria y la QOL, la fuerza, la composición corporal y los síntomas de fatiga y depresión.
Para mejorar el VO2pico se suelen proponer intervenciones de 8-24 semanas que implican 20-45 min de ejercicio aeróbico dos o tres veces a la semana a intensidad moderada (65% de la frecuencia cardiaca máxima (FCmáx)), que podría progresar hasta intensidad vigorosa (>85% FCmáx). Muchos estudios también incluyen entrenamiento de fuerza. El ejercicio puede mejorar el VO2pico entre un 2 y un 32%, con la mejora de la capacidad cardiorrespiratoria de los pacientes que eso supone.
Disfunción cardiovascular
Los pacientes con BC son más propensos a desarrollar enfermedades cardiovasculares, en comparación con mujeres sin diagnóstico de BC. Los tratamientos primarios pueden conducir a desajustes cardiovasculares con la reducción de glóbulos rojos y la cardiotoxicidad. El tratamiento con radioterapia en el lado izquierdo incrementa un 25% el riesgo de mortalidad por enfermedad cardiovascular en 15 años comparado con las pacientes irradiadas en el lado derecho.
El ejercicio aeróbico de baja intensidad incrementa el volumen del ventrículo izquierdo, la contractibilidad y la elasticidad del miocardio. Además, el ejercicio mejora la irrigación del miocardio y reduce la inflamación global de bajo grado.
Factores de riesgo cardiovascular
Es común encontrar factores de riesgo modificables en pacientes con BC, incluyendo hipertensión, dislipemia, sobrepeso y obesidad y glucemia elevada o diabetes. La hipertensión ocurre en el 25-50% de las supervivientes y es dos veces más común que en mujeres control de la misma edad. La actividad física durante y después del tratamiento de BC ha demostrado consistentemente descensos de la presión sanguínea sistólica y diastólica entre 4,6-4,4 mmHg. El entrenamiento aeróbico entre 8-16 semanas con sesiones de mínimo 20 min desarrollado de dos a tres veces por semana a intensidad de moderada a vigorosa tiene un rol fundamental en la reducción de la presión arterial en pacientes con BC.
De media, las mujeres con BC son más propensas a tener niveles altos de colesterol, triglicéridos y niveles altos de LDL y bajos de HDL, incluso antes del tratamiento primario, en comparación con mujeres sanas de la misma edad. Las pacientes con diabetes tipo II son dos veces más susceptibles de desarrollar BC, y este riesgo se ha visto que puede estar asociado a la ganancia de peso. Además, estudios sobre embarazadas con diabetes gestacional y riesgo de BC sugieren que las anomalías en el metabolismo de la glucosa resultan en un incremento de la bioactividad de los factores de crecimiento insulínicos que afectan a los procesos de remodelado del tejido mamario y contribuyen con el inicio y la progresión de BC. Una combinación de entrenamiento aeróbico y de fuerza ha demostrado mejoras significativas en la insulina en ayunas y los niveles de glucemia.
Modos de actividad física
Estudios previos han examinado que los efectos de la actividad física son muy variados en función de: (i) el modo de ejercicio, (ii) la frecuencia semanal, de una a 5 sesiones por semana; (iii) la duración de las sesiones, de 15 a 90 minutos; y (iv) la duración de la intervención, desde 4 a 52 semanas.
En cuanto al entrenamiento aeróbico, una actividad física moderada de 150 min/semana realizado después del diagnóstico se asocia con una reducción del 24% en la mortalidad por cualquier causa en pacientes con BC supervivientes, y una reducción del 28% en el riesgo de mortalidad. El entrenamiento aeróbico mejora la función metabólica, la capacidad funcional y el sistema inmune; disminuyendo, por tanto, los efectos secundarios antes, durante y después del tratamiento del cáncer. A pesar de estos efectos notables, las supervivientes de BC demuestran una reducción significativa de su QOL. Para inducir el hábito a la práctica de actividad física, parece que las ventanas de oportunidad son los eventos del cáncer, como el diagnóstico o la finalización del tratamiento primario. La prescripción de ejercicio debe basarse en las pruebas cardiopulmonares que se realicen para que los parámetros establecidos sean más precisos.
En cuanto al entrenamiento de fuerza, la mayoría de estudios han seguido las recomendaciones del ACSM centradas en los principales grupos musculares (pecho, espalda, hombros, brazos, glúteos, caderas, muslos y gemelos), desarrollando de 1 a 3 series de 8-10 repeticiones, 2-3 días/semana a una intensidad de 60-70% 1RM. La valoración previa de la fuerza es fundamental para una prescripción individualizada, que es especialmente importante en población oncológica, por lo que es necesario investigar diferentes dosis, frecuencias, duraciones y cargas de ejercicio en entrenamiento de fuerza. La inclusión de la progresión en el entrenamiento es importante porque el cuerpo se adapta rápidamente a un estrés de ejercicio dado, por lo que el estímulo debe incrementarse gradualmente para un desarrollo continuo.
Terapias complementarias y medicina alternativa
El Instituto Nacional de Salud de Estados Unidos (NIH) ha clasificado la medicina alternativa y las terapias complementarias (CAM) en cuatro categorías: (1) medicina del cuerpo y la mente (como meditación, yoga o acupuntura); (2) prácticas de manipulación y corporales (como masajes o medicina quiropráctica), (3) sistemas alternativos (como la medicina tradicional China, el Reiki o la homeopatía); y (4) los productos naturales (suplementos de herbales, botánicos, vitaminas, etc.). Además de estos, las modalidades electroterapéuticas como el LASER o la diatermia, no han demostrado suficiente evidencia para apoyar su uso. Intervenciones con algo más de evidencia en la eficacia en linfedemas son los vendajes compresivos, las compresiones y las terapias descongestivas.
El yoga es un programa de ejercicio cuerpo-mente que propicia efectos fisiológicos similares al ejercicio aeróbico en ciertos aspectos, siendo una terapia ampliamente aceptada para pacientes con BC. Pacientes con BC que han hecho yoga han presentado mejoras en la calidad del sueño, la QOL, reducción de la fatiga, síntomas menopáusicos, reducción de grasa corporal y de los niveles de depresión. Sin embargo, es necesaria más investigación para determinar los efectos del yoga en pacientes con BC.
Limitaciones y futuras investigaciones
La mayor limitación de este artículo es que no revisó sistemáticamente la literatura, aunque los autores midieron la calidad de los estudios usando la escala PEDRO. Futuros estudios de calidad deberían explorar las características del entrenamiento más allá de las recomendaciones del ACSM, investigando la relación dosis-respuesta entre el ejercicio y las variables de medida para optimizar el diseño de protocolos de entrenamiento.
Conclusiones
- El ejercicio ha demostrado ser una herramienta efectiva, segura y factible para combatir los efectos adversos del tratamiento del cáncer de mama.
- El ejercicio físico podría aumentar la ratio de curación, mejorar la calidad de vida (QOL) e, incluso, aumentar la supervivencia a largo plazo de las pacientes con cáncer de mama.
- Debido a la heterogeneidad de esta población y a la multitud de terapias que reciben, la respuesta de cada paciente al tratamiento es diferente y, por tanto, la magnitud de los efectos; por lo que es necesaria una prescripción individualizada del ejercicio.