Artículo escrito por Antonio de Miguel Albarreal
Graduado en Farmacia, Nutrición Humana y Dietética. Doctorando en Biomedicina y Biología molecular
Según la Organización Mundial de la Salud (OMS), la obesidad está considerada como una pandemia, ya que es causa de multitud de enfermedades y se extiende a lo largo de la mayoría de países desarrollados1. La obesidad abdominal es la característica más frecuente del síndrome metabólico2, que tiene como componente patogénico fundamental la resistencia a la insulina3. En la obesidad hay una inflamación crónica de bajo grado que está implicada en multitud de enfermedades crónicas, como la diabetes mellitus tipo 2, hipertensión, aterosclerosis, cáncer o asma4. Resulta difícil tratar la obesidad, no solo porque los obesos necesiten hacer cambios importantes en su estilo de vida, sino también por los prejuicios sociales y médicos existentes hacia esta dolencia y hacia su tratamiento5.
La resistencia a la insulina se define como la disminución de la capacidad de la insulina para ejercer sus acciones biológicas en tejidos diana típicos como el músculo esquelético, el hígado o el tejido adiposo6. Dicho término no se aplica a un problema clínico en particular, sino a una amplia variedad de condiciones donde la tolerancia a la glucosa puede ser normal o anormal, pero con un defecto en la respuesta a la insulina7. En los primeros estadios, la aparición en el tejido adiposo de resistencia a los efectos antilipolíticos de la insulina, provoca un aumento en la lipólisis y liberación de ácidos grasos que merman la capacidad de la hormona para reprimir la producción de glucosa en el hígado, aunque aún se permite la síntesis de ácidos grasos. Las células β pancreáticas responden con un incremento en la secreción de la hormona, generando un estado de hiperinsulinemia compensada, lo que contribuye a largo plazo a agravar ese desorden metabólico8. En una primera etapa el paciente solo tiene problemas de resistencia insulínica en tejido adiposo, pero no en hígado o en músculo esquelético. En una segunda etapa, los ácidos grasos libres se depositan en esos órganos, sensibles a la acción de la insulina, y produce lipotoxicidad, produciéndose un cuadro de intolerancia a la glucosa9.
Se ha demostrado que es posible revertir parcialmente la resistencia a la insulina en pacientes no insulinodependientes mediante intervenciones no farmacológicas10. La actividad física regular conduce a numerosas adaptaciones en el músculo esquelético que permiten que genere ATP de manera más eficiente, siendo algunas de las adaptaciones clave una mayor absorción de glucosa y expresión de GLUT4. El entrenamiento físico aeróbico provoca la transformación del tipo de fibra muscular en un fenotipo más oxidativo y quizás más lento, y un aumento de la actividad y el contenido mitocondrial11. Los sujetos resistentes a la insulina poseen un número aumentado de fibras tipo IIb, un porcentaje bajo de fibras tipo I, una densidad capilar baja y valores bajos de VO2max12. Además, el entrenamiento físico puede aumentar la sensibilidad a la insulina y mejorar la homeostasis general de la glucosa11, afectando a valores cruciales la disminución de la mortalidad general y la mejoría de la calidad de vida13.
El ejercicio se acompaña de un aumento de actividad del sistema metabólico para aportar la energía que necesitan los músculos14. Los sustratos metabólicos responsables del suministro de energía durante la contracción muscular dependen de: la intensidad del esfuerzo, la duración del esfuerzo, de la disponibilidad de sustratos energéticos y de las modificaciones del entorno hormonal desencadenados por el esfuerzo. Además, el metabolismo muscular también depende del tipo de contracción predominante (isométrica o dinámica), del grado de actividad (continuo o intermitente) y del tipo de fibras musculares predominantes en la musculatura citada15.
El ser humano es un organismo aeróbico16. Es necesario recalcar que los diferentes sistemas energéticos (anaeróbico aláctico, anaeróbico láctico y aeróbico) no actúan de forma independiente; cuando un individuo está realizando ejercicio a la máxima intensidad posible, cada uno de los tres sistemas energéticos está contribuyendo a las necesidades energéticas del organismo17. Cuando hablamos de resistencia aeróbica nos estamos refiriendo a la capacidad de resistencia a la fatiga durante actividades en el que la resíntesis de ATP se produce, fundamentalmente, por medio del metabolismo aeróbico18. En cargas de trabajo superiores a una determinada intensidad, la energía requerida para desarrollar el ejercicio físico encomendado no solo deriva de las fuentes aeróbicas de obtención de energía, sino también de las fuentes anaeróbicas, especialmente la glucólisis anaeróbica, teniendo como consecuencia un incremento de la concentración sanguínea de lactato19.
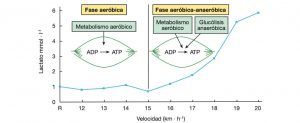
Figura 1. Participación de los sistemas energéticos aeróbico y anaeróbico (glucólisis anaeróbica) durante un ejercicio incremental en relación con el comportamiento de la concentración de lactato en sangre19
Cuando se corre a velocidades bajas, las concentraciones del lactato sanguíneo permanecen en los niveles de reposo o cerca de ellos. Pero a medida que se incrementa la velocidad, la concentración del lactato sanguíneo aumenta rápidamente más allá de algún umbral de velocidad. El punto en el cual el lactato sanguíneo parece aumentar de manera desproporcionada por encima de valores de reposo se denomina el umbral del lactato, también denominado umbral anaeróbico20. Muchos estudios han examinado el efecto de diferentes modos de entrenamiento, volúmenes e intensidades sobre los niveles de insulina en adultos. Según las investigaciones disponibles, parece que el entrenamiento a corto plazo (dos semanas) no reduce los niveles de insulina en ayunas, por lo que se requeriría una intervención con una duración más larga (por ejemplo, de 6 a 9-12 meses) para observar cambios significativos en adultos21. Sin embargo, el entrenamiento a corto plazo parece ser suficiente para mejorar o al menos preservar el patrón de secreción de insulina y la respuesta a la carga oral de glucosa22.
Por otro lado, en pacientes con diabetes mellitus tipo II, el ejercicio aeróbico de intensidad alta, moderada y baja parece disminuir los niveles de HbA1c. Parece ser que en ejercicios de elevada intensidad la reducción es mayor que en los de moderada y baja intensidad. Podemos deducir, por lo tanto, a la hora de prescribir ejercicio de resistencia, que la intensidad y la duración deben de ser factores a tener en cuenta, acorde siempre con el grado de entrenamiento del sujeto23. Además de mejorar la sensibilidad a la insulina, el ejercicio aumenta el nivel de G-6-P en los músculos esqueléticos que acompaña el aumento de GLUT4, el nivel de hexoquinasa y la actividad de glucógeno sintasa, que finalmente mejoran la tolerancia a la glucosa y disminuyen el nivel de glucosa en sangre24. El ejercicio físico tiene un conocido efecto hipoglucémico debido a un aumento en la fosforilación del receptor de insulina, en la actividad de la AMPK y en la proteína CaMKK. Estas vías promueven una mayor translocación de GLUT4 y la consecuente absorción de glucosa por el músculo esquelético25.
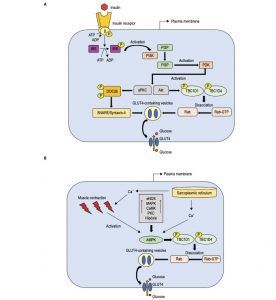
Figura 2. Representación esquemática de los principales caminos que provocan la transoloación de GLUT-4 en el músculo esquelético inducido por la insulina (A) y los caminos independientes de la insulina durante el ejercicio (B)25.
El entrenamiento con ejercicios aeróbicos mejoran los niveles circulantes de TNF-α, aumentan las expresiones de proteínas antioxidantes y disminuyen el estrés oxidativo del tejido adiposo perivascular con un impacto beneficioso en la relajación vascular26. Además, la L-arginina se reduce y la producción de NO aumenta después del entrenamiento físico. El NO activa la guanilato ciclasa soluble que aumenta la cGMP y, por lo tanto, activa la PKG. En los vasos sanguíneos, la activación de PKG induce relajación y regula la presión arterial. En el corazón, PKG funciona como un freno en la señalización de respuesta al estrés. Al aumentar la AMPK / PPARδ vascular, el ejercicio suprime el estrés del retículo endoplásmico, aumentando así la biodisponibilidad del NO endotelial. El aumento de la producción de NO generalmente facilita la angiogénesis y la permeabilidad vascular24 . También se ha sugerido un papel directo de la capacidad de la fosforilación oxidativa mitocondrial del músculo esquelético sobre ejercicio físico y desarrollo de resistencia a la insulina27.
La actividad física regular puede alterar el fenotipo endotelial y la función vascular que perfunden el músculo esquelético no contraído y los tejidos / órganos no musculares como el cerebro, vísceras y piel. Aunque la contracción induce una respuesta de señalización molecular compleja que involucra a la AMPK, calcio y NO sintasa, los datos sugieren que AMPK juega un papel crítico en el ejercicio mediado por el ejercicio sensibilización a la insulina, mejorando la producción de NO, evitando la apoptosis inducida por hiperglucemia y la producción de especies reactivas de oxígeno en las mitocondrias.
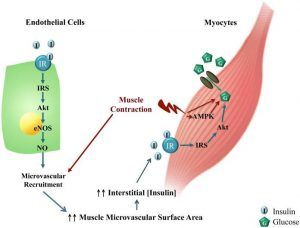
Figura 3. Representación esquemática de la interrelación entre ejercicio, la acción de la insulina y la circulación microvascular en el músculo esquelético28
Aunque la contracción muscular de alta intensidad (8.0 Hz) mejora la fosforilación de AMPK muscular, la contracción muscular de baja frecuencia (0.1 Hz) aumenta significativamente la perfusión microvascular muscular y la absorción de insulina sin afectar la fosforilación de AMPK muscular28.
Se ha establecido por investigación transversal que una adaptación crónica al entrenamiento aeróbico provoca una mayor capacidad de oxidación de lípidos a una tasa de trabajo dada. Sin embargo, los estudios longitudinales (es decir, de entrenamientos diseñados para probar esta hipótesis) han arrojado resultados mixtos. Probablemente, esto es debido a que la sensibilidad a la insulina mejora después de un solo ejercicio aeróbico y se cree que el curso temporal para la disipación de este efecto agudo es de 38–72h. En consecuencia, para evaluar una mejoría crónica se ha sugerido que las mediciones posteriores al ejercicio se realicen al menos 72 h después de la finalización del ejercicio final. Sin embargo, el efecto “crónico” del entrenamiento físico en la sensibilidad a la insulina también se disipará con el tiempo; por lo tanto, las pruebas después de un período de inactividad que permite mejorar el efecto agudo podría no permitir una cuantificación precisa del beneficio del ejercicio a largo plazo29.
Los episodios de ejercicio aeróbico intenso o prolongado podrían aumentar significativamente la actividad de LPL en plasma, promoviendo así la hidrólisis de triglicéridos. Además, la elevación de la activación de LPL podría durar 24 h después de una sesión de ejercicio de 1 h en individuos con ejercicio de intensidad moderada. Paralelamente, el ejercicio aeróbico aumenta de la expresión de ABCA1 en los macrófagos, que tiene un fuerte efecto sobre la enzima ECA, la formación de HDL-C en plasma y la protección contra la aterosclerosis30.
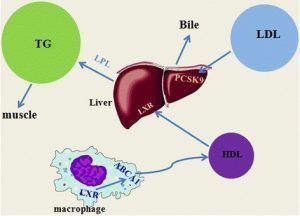
Figura 4. Resumen del mecanismo por el que el ejercicio mejora el perfil lipídico30.
Tras la recogida de datos, podemos deducir que la resistencia a la insulina es un estado clínico que repercute en los individuos afectando a su calidad de vida y a la posibilidad de desarrollar multitud de enfermedades. Hay muchísimas investigaciones sobre el mecanismo molecular. Sin embargo, aún no está claro cómo se produce y el por qué. Todos estos estudios inciden en la importancia de evitar el desarrollo de resistencia a la insulina, pero hay muy pocos estudios que hayan investigado si este estado es reversible y cómo puede revertirse. El ejercicio físico aeróbico parece aumentar la sensibilidad a la insulina y revertir total o parcialmente este estado, pero son necesarios más ensayos clínicos para establecer un protocolo sobre duración, intensidad, frecuencia y tipo de ejercicio físico adecuado.
00BIBLIOGRAFÍA
- Organización Mundial de la Salud. OMS | Obesidad y sobrepeso. 311. 2015.
- Engin A. The definition and prevalence of obesity and metabolic syndrome. In: Advances in Experimental Medicine and Biology. 2017.
- Aleixandre A, Miguel YM. Revisiones Síndrome metabólico. 2007;54(9):473–8.
- Sears B, Perry M. The role of fatty acids in insulin resistance. Lipids Health Dis [Internet]. 2015;1–9. Available from: http://dx.doi.org/10.1186/s12944-015-0123-1
- Greenstein B, Wood D. Endocrinología. 3rd ed. Panamericana E, editor. 2016. 144 p.
- Jara Barrán A. Endocrinología. 2nd ed. Panamericana E, editor. 2011. 1190 p.
- Islas Andrade S. Diabetes Mellitus. 3rd ed. Hill M, editor. 2005. 546 p.
- Nieto Vázquez I, Fernández Veledo S, García Guerra L. Resistencia a la insulina en el músculo esquelético: conexión con la obesidad. An la Real Acadmia Nac Farm. 2008;4(4):641–74.
- Marcos-Gómez B, Bustos M, Prieto J, Martínez JA, Moreno-Aliaga MJ. Obesity, inflammation and insulin resistance: Role of gp 130 receptor ligands [Obesidad, inflamación e insulino-resistencia: Papel de los ligandos del receptor gp 130]. An Sist Sanit Navar. 2008;31(2):113–23.
- Jiménez Montero JG, Vargas Picado MA, Mora Morales E. Reversibilidad de la insulina en diabetes mellitus no insulinodependiente. Rev Costarric Cienc Med. 1996;17(3):24–35.
- Mul JD, Stanford KI, Hirshman MF, Goodyear LJ. Exercise and Regulation of Carbohydrate Metabolism. In: Progress in Molecular Biology and Translational Science. 2015. p. 17–37.
- Bueno Ortíz JM. Actividad física en el paciente con diabetes mellitus. In: Semfyc, editor. Prescripción de ejercicio en el tratamiento de enfermedades crónicas. Sociedad E. Barcelona; 2006. p. 83–102.
- Murillo García S. Ejercicio Físico y diabetes. In: Editorial Panamericana, editor. Tratado de la diabetes mellitus (SED). 2nd ed. 2017. p. 800.
- Bostom A, Toner M, McArdle W, Montelione T, Brown C, Stein R. Lipid and lipoprotein profiles relate to peak aerobic power in spinal cord injured men. Med Sci Sport Exerc. 1991;23(4):409–14.
- Lopez Calbet J, Dorado García C. Fatiga, dolor Muscular tardío y sobreentrenamiento. In: Panamericana E, editor. Fisiología del ejercicio. 3rd ed. 2006. p. 755–810.
- Nelson DL, Cox MM. Lehninger: Principios de bioquímica. 3rd ed. Omega E, editor. Barcelona; 2001. 1152 p.
- Fernández Vaquero A. Consumo de oxígeno: concepto, bases fisiológicas y aplicaciones. In: Editorial Panamericana, editor. Fisiología del ejercicio. 3rd ed. 2006. p. 405–15.
- López Chicharro J, Vicente Campos D, Cancino López J. Fisiología del entrenamiento aeróbico: una visión integrada. Editorial Panamericana, editor. 2013. 117 p.
- López Chicharro J, Lucia Mulas A. Transición aeróbica-anaeróbica: concepto, bases fisiológicas y aplicaciones. In: Panamericana E, editor. Fisiología del ejercicio. 3rd ed. 2006. p. 416–41.
- Kenney WL, Wilmore JH, Costill DL. Fisiología del Ejercicio. 5th ed. Editorial panamericana, editor. Champaign (Illinois); 2012. 621 p.
- Way KL, Hackett DA, Baker MK, Johnson NA. The effect of regular exercise on insulin sensitivity in type 2 diabetes mellitus: A systematic review and meta-analysis. Diabetes Metab J. 2016;40(4):253–71.
- Sellami M, Bragazzi NL, Slimani M, Hayes L, Jabbour G, De Giorgio A, et al. The effect of exercise on glucoregulatory hormones: A countermeasure to human aging: Insights from a comprehensive review of the literature. Int J Environ Res Public Health. 2019;16(10).
- Liu Y, Ye W, Chen Q, Zhang Y, Kuo CH, Korivi M. Resistance exercise intensity is correlated with attenuation of HbA1c and insulin in patients with type 2 diabetes: A systematic review and meta-analysis. Int J Environ Res Public Health. 2019;16(1).
- Tian D, Meng J. Exercise for prevention and relief of cardiovascular disease: Prognoses, mechanisms, and approaches. Oxid Med Cell Longev. 2019;2019(Mi).
- Ferrari F, Bock PM, Motta MT, Helal L. Biochemical and molecular mechanisms of glucose uptake stimulated by physical exercise in insulin resistance state: Role of inflammation. Arq Bras Cardiol. 2019;113(6):1139–48.
- Sousa AS, Sponton ACS, Trifone CB, Delbin MA. Aerobic exercise training prevents perivascular adipose tissue-induced endothelial dysfunction in thoracic aorta of obese mice. Front Physiol. 2019;10(AUG).
- Lewis MT, Kasper JD, Bazil JN, Frisbee JC, Wiseman RW. Quantification of mitochondrial oxidative phosphorylation in metabolic disease: Application to type 2 diabetes. Int J Mol Sci. 2019;20(21).
- Lakhani CM. Vascular Function, Insulin Action and Exercise: An Intricate Interplay. Physiol Behav. 2019;176(3):139–48.
- DiMenna FJ, Arad AD. Exercise as ‘precision medicine’ for insulin resistance and its progression to type 2 diabetes: A research review. BMC Sports Sci Med Rehabil. 2018;10(1):1–23.
- Wang Y, Xu D. Effects of aerobic exercise on lipids and lipoproteins. Lipids Health Dis. 2017;16(1):1–8.

 Suscripción Club EP&T 2024 (+ 50 formaciones de fisiología del ejercicio)
Suscripción Club EP&T 2024 (+ 50 formaciones de fisiología del ejercicio)